أجريت أول عملية زرع قلب في العالم بين مصابين بفيروس نقص المناعة البشرية في مركز نظام مونتيفيور الصحي في برونكس.
وكانت المريضة، وهي في الستينات من عمرها، تعاني من قصور في القلب وتلقت التبرع المنقذ للحياة، إلى جانب زرع الكلى المتزامن، في أوائل الربيع.
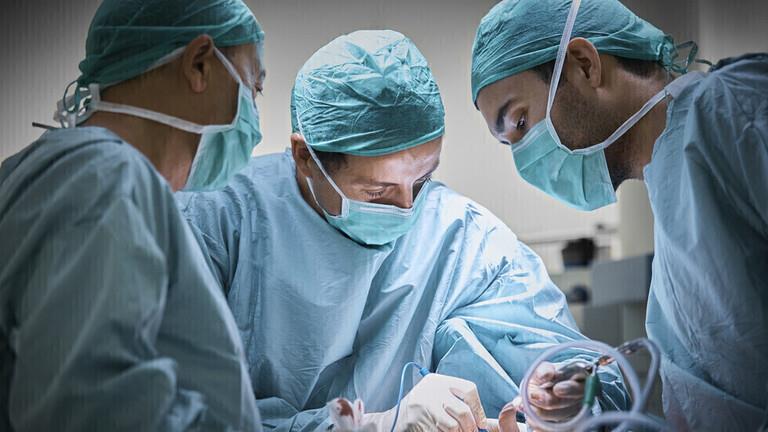
وبعد الجراحة الناجحة، بحسب تصريح الأطباء، والتي استغرقت أربع ساعات، أمضت خمسة أسابيع للتعافي في المستشفى، وتخضع المريضة الآن للمراقبة من قبل أطباء الزراعة في مونتيفيوري.
ويعد مونتيفيوري واحدا من 25 مركزا فقط في الولايات المتحدة مؤهلا لتقديم مثل هذه الجراحة المعقدة.
ويشتهر فريق زراعة القلب في المركز عالميا بقيادة الأساليب المبتكرة، مثل زرع قلب من متبرع ميت بعد توقف قلبه عن النبض - وهو نهج جديد لديه القدرة على إنقاذ المئات، الذين يحتاجون إلى قلب جديد كل عام.
وقال الدكتور دانيال غولدستين، أستاذ ونائب رئيس قسم جراحة القلب والصدر ومدير الجراحة في قسم جراحة القلب والأوعية الدموية وزراعة القلب وبرامج المساعدة الميكانيكية بكلية الطب في مونتيفيور وألبرت أينشتاين: "الهدف من فريق زراعة القلب في مونتيفيوري هو الدفع باستمرار ووضع معايير جديدة حتى يتمكن أي شخص مناسب لعملية زرع الأعضاء من الاستفادة من هذا الإجراء المنقذ للحياة".
وفي عام 2013، مكّن قانون المساواة في سياسة الأعضاء المتعلقة بفيروس نقص المناعة البشرية المصابين بفيروس نقص المناعة البشرية من التبرع بأعضائهم إلى متلقي مصاب بفيروس نقص المناعة البشرية، ولكن الأمر استغرق ما يقارب 10 سنوات حتى تصبح هذه الفرصة حقيقة واقعة بالنسبة لزراعة القلب.
وأشار أولريش جورد، العضو المنتدب، ورئيس قسم قصور القلب، ونائب رئيس قسم أمراض القلب في مونتيفيوري وأستاذ الطب في ألبرت أينشتاين: "بفضل التقدم الطبي الكبير، أصبح المصابون بفيروس نقص المناعة البشرية قادرين على السيطرة على المرض جيدا بحيث يمكنهم الآن إنقاذ حياة الآخرين، الذين يشاطرونهم هذه الحالة. وهذه الجراحة هي علامة فارقة في تاريخ التبرع بالأعضاء وتقدم أملا جديدا للأشخاص الذين لم يكن لديهم مكان يلجأون إليه في السابق".
وقال طبيب القلب المشرف على المريضة، الدكتور عمر سعيد، وهو أيضا أستاذ مساعد في الطب في ألبرت أينشتاين: "كانت هذه حالة معقدة وجهدا متعدد التخصصات حقيقيا من قبل أمراض القلب والجراحة وأمراض الكلى والأمراض المعدية والرعاية الحرجة والمناعة. إن إتاحة هذا الخيار للمصابين بفيروس نقص المناعة البشرية يوسع نطاق مجموعة المتبرعين ويعني أن المزيد من الأشخاص، سواء كانوا مصابين بفيروس نقص المناعة البشرية أو من دونه، سيحصلون على وصول أسرع إلى عضو منقذ للحياة".
أول عملية زرع قلب بشري :
في 3 ديسمبر 1967 ، تلقى لويس واشكانسكي البالغ من العمر 53 عامًا أول عملية زرع قلب بشري في مستشفى جروت شور في كيب تاون بجنوب إفريقيا.
تلقى واشكانسكي ، وهو بقال من جنوب إفريقيا يحتضر بسبب مرض القلب المزمن ، عملية الزرع من دينيس دارفال ، وهي امرأة تبلغ من العمر 25 عامًا أصيبت بجروح قاتلة في حادث سيارة. أجرى الجراح كريستيان بارنارد ، الذي تدرب في جامعة كيب تاون والولايات المتحدة ، العملية الطبية الثورية.
تم تطوير التقنية التي استخدمها برنارد في البداية من قبل مجموعة من الباحثين الأمريكيين في الخمسينيات من القرن الماضي. حقق الجراح الأمريكي نورمان شومواي أول عملية زرع قلب ناجحة لكلب في جامعة ستانفورد في كاليفورنيا عام 1958.
بعد الجراحة التي أجراها واشكانسكي ، تم إعطاؤه أدوية لتثبيط جهاز المناعة وتمنع جسده من رفض القلب، هذه الأدوية تركته أيضًا عرضة للإصابة بالمرض ، وبعد 18 يومًا مات من التهاب رئوي مزدوج، على الرغم من النكسة ، فإن قلب واشكانسكي الجديد كان يعمل بشكل طبيعي حتى وفاته.
في سبعينيات القرن الماضي ، أدى تطوير عقاقير أفضل مضادة لرفض العضو المزروع إلى جعل عملية الزرع أكثر قابلية للتطبيق، واصل الدكتور بارنارد إجراء عمليات زراعة القلب ، وبحلول أواخر السبعينيات ، كان العديد من مرضاه يعيشون حتى خمس سنوات بقلوبهم الجديدة، يستمر إجراء جراحة زراعة القلب الناجحة حتى يومنا هذا ، ولكن العثور على متبرعين مناسبين أمر صعب للغاية.

 حفنة مكسرات يومياً لصحة أفضل
حفنة مكسرات يومياً لصحة أفضل
 أسباب جفاف الفم لدى مرضى السكري
أسباب جفاف الفم لدى مرضى السكري
 جفاف الحلق وتيبس العضلات.. أضرار خفية للنوم تحت المكيف ليلاً
جفاف الحلق وتيبس العضلات.. أضرار خفية للنوم تحت المكيف ليلاً

